Um festzustellen, wie viele Spermien sich in einem Ejakulat befinden, ist es notwendig, eine Samenanalyse durchzuführen. Mit diesem Fruchtbarkeitstest für Männer können wir neben anderen Spermieneigenschaften beurteilen, ob eine ausreichende Menge von Spermien vorhanden ist, um eine auf natürliche Weise eine Schwangerschaft zu erreichen.
Bei Kinderwunsch spielt die Spermienmenge im Ejakulat eine wichtige Rolle, da viele Spermien auf dem Weg zur Eizelle absterben.
Die Vagina, die Passage durch den Gebärmutterhals und die Ankunft in den Eileitern sind ein biologischer Hürdenlauf in dem viele Spermien ihr Ziel nicht erreichen - daher ist es wichtig, das Rennen mit einer guten Spermienkonzentration zu starten.
Im Anschluss finden Sie ein Inhaltsverzeichnis mit allen Punkten, die wir in diesem Artikel behandeln.
- 1.
- 2.
- 3.
- 3.1.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 5.
- 6.
- 7.
- 8.
Spermienzahl
Wenn ein Mann durch Masturbation eine Samenprobe gewinnt und diese in einem sterilen Behälter auffängt, wird sie im Labor für ca. 20 Minuten im Ruhezustand aufbewahrt, um die Verflüssigung der Flüssigkeit zu fördern. Dieser Zeitraum ist notwendig damit die Samenprobe an Dickflüssigkeit verliert und sich verflüssigen kann. Außerdem muss die Temperatur angemessen sein, damit die Beweglichkeit der Spermien nicht beeinträchtigt wird.
Im Anschluss wird ein Tropfen Sperma entnommen und auf eine Zählkammer gelegt, so dass es unter dem Mikroskop beobachtet werden kann.
Die am häufigsten verwendete Spermienzählkammer ist die Makler-Kammer, die aus einem perfekt definierten 10-reihigen x 10-spaltigen Gitter besteht, das die Zählung erleichtert.
Die Zählmethode besteht darin, die Spermatozoen in allen 10 Quadraten, d. h. in jeder Zeile oder Spalte, zu zählen. Dieses Ergebnis muss mit dem Faktor106/ml(1 Million pro Milliliter) multipliziert werden und man erhält schließlich die Spermienkonzentration, ausgedrückt in Millionen von Spermatozoen pro ml.
Um die Zählung zuverlässiger zu machen, ist es notwendig, mehrere Zeilen oder Spalten des Gitters zu zählen und bei allen erhaltenen Ergebnissen den Durchschnitt zu bilden. Ebenso gibt es Fachleute, die lieber in zwei verschiedenen Spermatropfen zählen, damit das Ergebnis realistischer ausfällt.
Schließlich wird die erhaltene Spermienkonzentration mit dem Volumen der Samenprobe multipliziert, um die Gesamtmenge der in einem Ejakulat enthaltenen Spermatozoen zu ermitteln.
Normalwerte
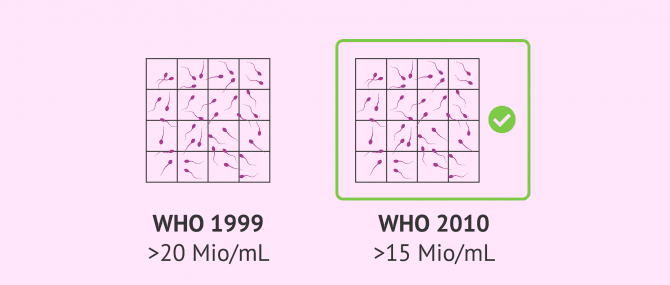
Die normale Anzahl von Spermien im Ejakulat eines fruchtbaren Mannes sollte bei mindestens 15 Millionen Spermien pro Milliliter oder darüber liegen, oder mindestens eine Gesamtmenge von 39 Millionen Spermien im Ejakulat aufweisen.
Diese Parameter wurden von der Weltgesundheitsorganisation (WHO) in ihrem letzten Bericht im Jahr 2010 mit dem Ziel festgelegt, die Kriterien zu vereinheitlichen und untere Referenzgrenzen in allen andrologischen Laboratorien zu etablieren.
Früher lag diese untere Referenzgrenze für die Spermienkonzentration bei 20 Millionen/ml Spermien (WHO 1999). Allerdings hat die männliche Fruchtbarkeit in letzter Zeit allgemein abgenommen, und außerdem haben Männer, die auf natürlichem Wege Kinder bekommen, heutzutage im Durchschnitt 15 Millionen/ml oder mehr Spermien.
.
Daher haben Männer, deren Spermienzahl unter 15 Millionen/ml liegt, Probleme mit ihrer Zeugungsfähigkeit. Diese Spermienveränderung wird als Oligospermie bezeichnet.
Wenn Sie mehr über diese Samenveränderung erfahren möchten, empfehlen wir Ihnen den folgenden Artikel: Was ist Oligospermie - Ursachen, Arten und Behandlungen.
Niedrige Spermienzahl
Oligospermie oder Oligozoospermie ist eine niedrige Spermienzahl im Ejakulat; dabei werden die 15 Millionen/ml als Maßstab genommen, die die WHO als normal ansieht.
Je nach dem, ob die Spermienmenge höher oder geringer ausfällt gibt es verschiedene Schweregrade bei Oligospermie. Daher hängt die richtige Kinderwunschbehandlung von der individuellen Situation ab:
- Milde Oligospermie
- Sofern bei der Frau keine Fruchtbarkeitsstörungen vorliegen, kann eine Insemination ausreichen.
- Kryptozoospermie
- ist der schwerste Fall von Oligospermie (100.000 Spermien/ml). In diesem Fall wäre ein ICSI notwendig, um die Eizellen zu befruchten.
Der extremste Fall wäre die Azoospermie, d.h. wenn keine Spermien in der Samenflüssigkeit zu finden sind. Manchmal können Spermien mit einer Biopsie direkt aus dem Hoden gewonnen werden; sollte dies nicht möglich sein, wäre eine Samenspende notwendig.
Ursachen
Die Ursachen für eine niedrige Spermienzahl bei Männern sind sehr vielfältig und manchmal unbekannt. Es gibt häufigere Faktoren oder Situationen, die die Veränderung der Samenwerte punktuell verursachen können. Einige von ihnen sind wie folgt:
- Nährstoffmangel.
- Fieberepisoden in den letzten drei Monaten.
- Stress.
Sobald diese Symptome verschwinden, normalisiert sich die Spermienkonzentration normalerweise wieder und der Mann gewinnt seine Fruchtbarkeit zurück. Deshalb sollte unbedingt nach einiger Zeit eine zweite Samenanalyse durchgeführt werden und währenddessen auf eine gesunde Lebensweise achten.
Fragen die Nutzer stellten
Wieviele Spermien sollte eine Samenprobe optimalerweise aufweisen?
Bei der Analyse einer Samenprobe mittels einer Spermienanalyse werden mehrere Faktoren untersucht, wobei besonderes Augenmerk auf die Dichte (Anzahl der Spermien pro Milliliter ejakulierten Spermas), die Motilität (Anzahl der beweglichen Spermien) und den pH-Wert gelegt wird. Die Untersuchung nur der Dichte reicht nicht aus, um zu beurteilen, ob die Probe angemessen ist oder nicht.
Idealerweise sollten alle Spermaparameter gleich oder über dem Normalwert liegen. Außerdem sollten nach der Aufbereitung der Probe vor der Insemination mehr als 20 Millionen bewegliche Spermien vorhanden sein. Wenn alle diese Bedingungen erfüllt sind, wird die Probe als optimal für die IVF angesehen.
Wieviele Spermien braucht ein Mann um als fruchtbar zu gelten?
Nach den von der WHO festgelegten Referenzgrenzen für die Analyse von Spermaproben gilt eine Spermaprobe als normal, wenn sie mindestens 15 Millionen Spermien pro Milliliter und 39 Millionen Spermien im Ejakulat aufweist.
Es ist zu beachten, dass dies zwar die Referenzwerte für die Einstufung einer Samenprobe als normal sind, dies aber nicht bedeutet, dass Männer mit Samenproben unterhalb dieser Werte unfruchtbar sind.
Kann man die Spermienmenge erhöhen?
Ja, solange die männlichen Hoden funktionsfähig sind und eine Spermienproduktion stattfindet. Es gibt Nahrungsergänzungsmittel, die helfen können, die Spermienproduktion zu verbessern, wie z. B. Vitaminkomplexe und Antioxidantien, die die durch freie Radikale verursachten Schäden an den Spermien reduzieren.
Mehr lesen
Wieviele Spermien braucht man für eine Insemination?
Für eine Insemination ist eine bewegliche Spermienzahl von mindestens 3 Millionen notwendig, d.h., dass sich mindestens diese Konzentration an Spermien ausreichend bewegt, um eine Chance zu haben, die Eizelle zu erreichen und zu befruchten.
Bei der IVF bzw. ICSI ist hingegen keine Mindestanzahl an Spermien erforderlich, da für jede Eizelle nur ein Spermium ausgewählt und direkt in diese eingeführt wird.
Für Sie empfohlen
Wir haben über Oligospermie als Ursache für männliche Unfruchtbarkeit aufgrund einer niedrigen Spermienkonzentration gesprochen. Wenn Sie weiter über dieses Thema lesen möchten, klicken Sie hier: Was ist Oligospermie?
ICSI oder intrazytoplasmatische Spermieninjektion bietet die höchsten Erfolgsraten bei Patienten mit niedriger Spermienzahl. Mehr zu dieser Behandlung im Detail lesen Sie hier: Was ist eine ICSI?
Gemeinschaft und Unterstützung
Bei inviTRA arbeiten wir daran, monatliche und fundierte Informationen für alle zugänglich zu machen. Wenn Ihnen dieser Artikel geholfen hat, unterstützen Sie uns, damit wir noch mehr Menschen auf ihrem Weg zur Elternschaft begleiten können.
Literaturverzeichnis
Adamopoulos DA. Medical treatment of idiopathic oligozoospermia and male factor subfertility. Asian J Androl. 2000;2(1):25-32.
Andrade-Rocha FT (2003). Semen analysis in laboratory practice: an overview of routine test. J Clin Lab Anal 2003; 17: 247-258.
Baker DJ (2007). Semen analysis. Clin Lab Sci; 20: 172-187; quiz 188-192.
Cardona-Toro LE (1996). Espermograma: indicaciones e interpretación. Medicina & Laboratorio; 6: 267-275.
Comhaire F, Vermeulen L. (1995). Human semen analysis. Human Reprod Update; 1: 343-362.
Cardona-Toro LE (1996). Espermograma: indicaciones e interpretación. Medicina & Laboratorio; 6: 267-275.
Comhaire F, Vermeulen L. (1995). Human semen analysis. Human Reprod Update; 1: 343-362.
Cardona-Toro LE (1996). Espermograma: indicaciones e interpretación. Medicina & Laboratorio; 6: 267-275.
Comhaire F, Vermeulen L. (1995). Human semen analysis. Human Reprod Update; 1: 343-362.
Guzick DS, Overstreet JW, Factor-Litvak P, Brazil CK, Nakajima ST, Coutifaris C, et al. (2001). Sperm morphology, motility, and concentration in fertile and infertile men. N Engl J Med 2001; 345: 1388-1393.
Kirby EW, Wiener LE, Rajanahally S, Crowell K, Coward RM. Undergoing varicocele repair before assisted reproduction improves pregnancy rate and live birth rate in azoospermic and oligospermic men with a varicocele: a systematic review and meta-analysis. Fertil Steril. 2016;106(6):1338-1343.
McLachlan RI. Approach to the patient with oligozoospermia. J Clin Endocrinol Metab. 2013;98(3):873-80.
Meistrich ML. Effects of chemotherapy and radiotherapy on spermatogenesis in humans. Fertil Steril. 2013;100(5):1180-6.
Sermondade N, Faure C, Fezeu L, Lévy R, Czernichow S; Obesity-Fertility Collaborative Group. Obesity and increased risk for oligozoospermia and azoospermia. Arch Intern Med. 2012;172(5):440-442.
World Health Organization (WHO) (2010). WHO laboratory Manual for the examination of human semen and sperm-cervical mucus interaction. Cambridge Academic Press.
Fragen die Nutzer stellten: 'Wieviele Spermien sollte eine Samenprobe optimalerweise aufweisen?', 'Wieviele Spermien braucht ein Mann um als fruchtbar zu gelten?', 'Kann man die Spermienmenge erhöhen?' Und 'Wieviele Spermien braucht man für eine Insemination?'.
Autoren und Mitwirkende







Mein Mann hat sich vor 8 Jahren eine Vasektomie machen lassen… Wir wollen gemeinsam ein Kind mittlerweile… Hat er überhaupt noch Spermien? Oder müssen wir auf eine Samenspende zurückgreifen?
Hallo Andrea,
bei einer Vasektomie findet durchaus weiterhin eine Spermienproduktion statt- diese werden jedoch nicht in das Ejakulat ausgestoßen. Bei Kinderwunsch empfehlen wir euch eine Kinderwunschklinik aufzusuchen, dort kann eine Vasektomie mithilfe einer sogenannten Refertilisierung rückgängig gemacht werden.
Hoffe das beantwortet deine Frage.
Viele Grüße