Die Samenanalyse ist ein männlicher Fruchtbarkeitstest, der zur Beurteilung der Samenqualität eingesetzt wird.
Manchmal beinhaltet diese Sperma-Analyse die Anzahl der beweglichen Spermien (REM), ein Parameter, der genauer bestimmt, ob das Sperma gut oder schlecht ist.
Je nach den erhaltenen EMR-Ergebnissen kann der Spezialist mit größerer Sicherheit die geeignete Behandlung zur assistierten Reproduktion für das Paar empfehlen: künstliche Befruchtung (AI) oder In-vitro-Fertilisation (IVF).
Im Anschluss finden Sie ein Inhaltsverzeichnis mit allen Punkten, die wir in diesem Artikel behandeln.
- 1.
- 2.
- 2.1.
- 3.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 5.
- 6.
- 7.
- 8.
Was ist das REM-Samenogramm?
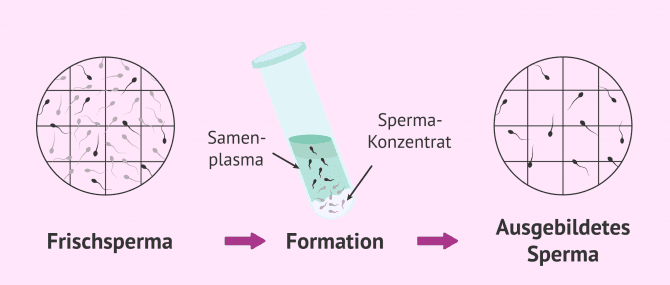
Die REM-Samenanalyse ist eine ergänzende Untersuchung zur Basissamenanalyse, die eine genauere Beurteilung der Samenqualität ermöglicht, da sie die Anzahl der in der Samenprobe vorhandenen Spermien mit progressiver Beweglichkeit liefert. Dies sind die befruchtungsfähigen Spermien. Vor der Durchführung des REM wird zunächst eine normale Spermienanalyse durchgeführt, um die frische Samenprobe zu bewerten. Dieses Ejakulat muss dann einen Prozess der Spermienkapazitation durchlaufen, der die Probe in zwei Fraktionen trennt:
- Sperma-Konzentrat
- hier finden Sie die Spermien guter Qualität, die analysiert werden, um das REM zu erhalten.
- Seminales Plasma
- hier verbleiben die unbeweglichen Spermien und Nicht-Spermien-Zellen, die sich im Ejakulat befinden können (Epithelzellen, Leukozyten usw.). Dieser Anteil wird verworfen.
Manchmal wird das REM-Samenogramm auch als Spermakapazitationstest bezeichnet, da die ejakulierte Samenprobe all diese Prozesse durchlaufen muss, auf die wir weiter unten näher eingehen werden.
Spermienaufbereitung
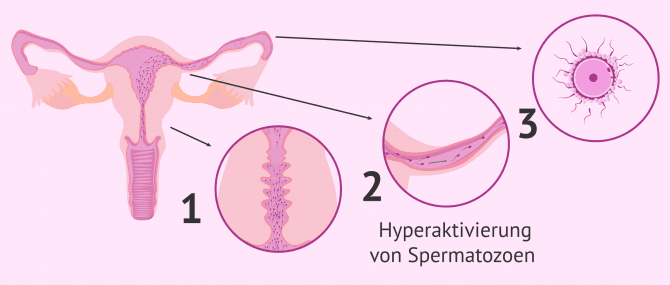
Die Spermienkapazitation ist ein Prozess, der nach ungeschütztem Geschlechtsverkehr auf natürliche Weise im weiblichen Fortpflanzungstrakt stattfindet.
Die Spermien durchlaufen auf ihrem Weg durch den Gebärmutterhals und die Eileiter bis zur Eizelle eine Reihe von physikalischen und chemischen Veränderungen, die ihnen die Fähigkeit zur Befruchtung verleihen. Eine der Veränderungen ist zum Beispiel die Hyperaktivierung der Spermien, wodurch sie sich schneller und kräftiger bewegen können.
Während der Kapazitation wird Samenplasma freigesetzt und Spermien, die Schwierigkeiten haben, sich vorwärts zu bewegen, werden ebenfalls zurückgelassen. In einem Labor für assistierte Reproduktion ist es sowohl für die Durchführung einer REM-Samenanalyse als auch für jede andere Fruchtbarkeitsbehandlung notwendig, den Samen zu kapazitieren, indem man den natürlichen Vorgang imitiert.
Auf diese Weise ist es möglich, die Qualitäten des Samens nach der Kapazitätsbildung zu überprüfen und ob die gewonnenen Spermien die Eizellen leicht befruchten können.
Arten der Spermakapazitation
Die zwei gängigsten Techniken zur Samenkapazitation in andrologischen Labors sind folgende:
- Swim-up
- die Spermaprobe wird in einem Röhrchen zentrifugiert, wobei die Spermien und andere Nicht-Spermazellen am Boden zurückbleiben. Das Samenplasma wird entnommen, ein Nährmedium zugegeben und die Probe für einige Zeit im Brutschrank belassen. Während dieser Zeit "schwimmen" die beweglicheren Spermien an die Oberfläche, während die unbeweglichen Zellen und Spermien am Boden des Röhrchens zurückgehalten werden. Der Nährboden wird mit den guten Spermatozoen zurückgewonnen und das REM-Samenogramm wird durchgeführt.
- Dichtegradienten
- zwei Medien mit unterschiedlicher Dichte werden in ein Röhrchen gegeben und die Samenprobe wird auf die beiden Gradientenschichten gelegt. Nach der Zentrifugation haben die dichteren Spermien (mit größerer Vitalität und Motilität) die Gradienten durchqueren können und sich am Boden abgesetzt. Deshalb wird bei dieser Gelegenheit die im unteren Teil des Röhrchens verbleibende Probe gesammelt, um das REM-Samenogramm zu erstellen.
Bei beiden Kondensationstechniken ist das ultimative Ziel, Plasma, schlechte Spermien und Nicht-Spermien-Zellen zu entfernen, während die Probe mit Spermien von hoher Vitalität und Motilität konzentriert wird.
Weitere Informationen zu diesem Vorgang können Sie unter folgendem Link nachlesen: Was passiert bei der Spermienaufbereitung?
Ergebnisse der REM
Nach der Gewinnung der kapazitierten Samenprobe werden die beweglichen Spermatozoen unter dem Mikroskop mit der Makler-Kamera gezählt.
Man sagt, dass ein gut kapazitiertes Sperma ein solches ist, in dem ein hoher Prozentsatz, nahe 100%, von Spermien mit progressiver Motilität erhalten wird. Dies hängt natürlich auch von den Werten der vorangegangenen Spermienanalyse ab.
Die Gesamtzahl der gewonnenen beweglichen Spermien ist eine sehr wertvolle Information für die Entscheidung, welche Technik der assistierten Reproduktion am besten geeignet ist, um eine Schwangerschaft zu erreichen.
Wie uns Dr. Luis Guijón erzählt:
Je nachdem, welchen Wert wir haben, müssen wir von einer Insemination zu einer ICSI übergehen, was am kompliziertesten wäre.
Die folgenden Techniken der assistierten Reproduktion können verwendet werden:
- Künstliche Befruchtung
- es wird empfohlen, diese Behandlung durchzuführen, wenn das REM größer als 3 Millionen ist. Für den Erfolg der AI-Technik ist es notwendig, dass die Samenprobe eine hohe Konzentration an progressiv beweglichen Spermien aufweist.
- Künstliche Befruchtung
- die IVF wird beschlossen, wenn das erhaltene REM weniger als 3 Millionen beträgt. Darüber hinaus wird bei schwerem männlichen Faktor mit einer EMR von weniger als 1 Million eine ICSI zur Befruchtung empfohlen.
Kurz gesagt, die Interpretation des REM-Tests erlaubt es uns, die Fruchtbarkeitsbehandlung zu erahnen, die aus Sicht des männlichen Faktors die größte Erfolgsgarantie bietet. .Um die anzuwendende Technik endgültig zu bestimmen, müssen jedoch auch die Ergebnisse der Fruchtbarkeitstests der Frau berücksichtigt werden.
Fragen die Nutzer stellten
Können sich die REM-Seminogramm-Werte mit der Zeit verbessern?
Das REM ist ein mit dem Spermiogramm verbundener Test zur Beurteilung der Spermienqualität, der die Anzahl der Spermien mit progressiver Motilität in einer Probe des kapazitierten Spermas angibt. Manchmal erlaubt diese Studie, die geeignete Behandlung der assistierten Reproduktion zu definieren.
Die In-vivo-Spermienproduktion variiert im Laufe der Zeit, daher wäre es ratsam, mindestens zwei Funktionstests in angemessener Zeit durchzuführen, um eine korrekte Diagnose zu stellen.
Ist ein Spermiogramm dasselbe wie ein REM-Semiogramm?
Nein. Die Anzahl der beweglichen Spermien oder REM ist ein ergänzender Test zur Samenanalyse, der zur Bestätigung der in der Samenanalyse ausgewerteten Parameter durchgeführt wird. Daher liefert das REM mehr klinische Informationen.
Mehr lesen
Was sind die besten Werte einer REM für eine IA?
Das Konzept des REM (Motile Sperm Count) gibt die Anzahl der gut beweglichen Spermien in jedem Milliliter Ejakulat an, nachdem das Sperma im Labor aufbereitet wurde. Diese Zählung ermöglicht es uns, die am besten geeignete Technik der assistierten Reproduktion zu wählen.
Es wird davon ausgegangen, dass für die Durchführung einer künstlichen Befruchtung (AI) mehr als 3 Millionen Spermien erforderlich sind. Obwohl dies der von den wissenschaftlichen Gesellschaften am meisten akzeptierte Grenzwert ist, ziehen es einige Kliniken aufgrund des Mangels an soliden Studien in diesem Sinne vor, strengere Kriterien anzuwenden und die Grenze der EMR für die Durchführung von AI bei 5 Millionen anzusetzen. Die mehr oder weniger strenge Beurteilung einer EMR als Hinweis auf eine künstliche Befruchtung oder eine IVF hängt jedoch auch von Faktoren ab, die zur Unfruchtbarkeit des betreffenden Paares beitragen (Alter der Frau, begleitende Pathologie usw.).
Über das REM hinaus muss berücksichtigt werden, dass bei stark veränderter Spermienmorphologie (% normaler Formen weniger als 1%) von einer schweren Teratozoospermie gesprochen wird und auch eine AI nicht indiziert ist. REM berücksichtigt nicht die Morphologie der Spermien.
Was sind normale REM-Testwerte?
Es gibt keine festgelegten Normalwerte, lediglich wenn die Anzahl der beweglichen Spermien hoch ist, wird es leichter sein, eine natürliche Schwangerschaft zu erreichen.
Wenn der Mann eine männliche Unfruchtbarkeit aufweist und ein mittel-niedriges REM hat, kann es möglich sein, eine Schwangerschaft durch künstliche Befruchtung zu erreichen. Wenn die EMR hingegen niedrig ist, ist die geeignete Technik die IVF. Wenn schließlich die EMR sehr niedrig oder null ist, muss eine ICSI angewendet werden, um eine Befruchtung zu erreichen, da die Spermien nicht genügend Beweglichkeit haben, um die Eizelle allein zu erreichen.
Wie hoch ist der Preis für ein REM-Spermiogramm?
Der Preis für eine normale Sperma-Analyse liegt zwischen 70 und 100 Euro ungefähr. Wenn die Spermienanalyse den Test der beweglichen Spermienzahl oder das REM beinhaltet, kann der Preis bis zu 150 Euro betragen.
Für Sie empfohlen
Wenn Sie alle Details über die Samenanalyse und ihre Ergebnisse wissen wollen, empfehlen wir Ihnen, hier weiterzulesen: Wie wird ein Spermiogramm durchgeführt?
Darüber hinaus gibt es weitere Fruchtbarkeitstests für Männer, die durchgeführt werden können, um das fruchtbare Potenzial eines Mannes zu beurteilen. All diese Informationen finden Sie unter folgendem Link: Fruchtbarkeitsuntersuchungen für Männer: Welche gibt es?
Gemeinschaft und Unterstützung
Bei inviTRA arbeiten wir daran, monatliche und fundierte Informationen für alle zugänglich zu machen. Wenn Ihnen dieser Artikel geholfen hat, unterstützen Sie uns, damit wir noch mehr Menschen auf ihrem Weg zur Elternschaft begleiten können.
Literaturverzeichnis
Andrade-Rocha FT (2003). Semen analysis in laboratory practice: an overview of routine test. J Clin Lab Anal 2003; 17: 247-258.
Baker DJ (2007). Semen analysis. Clin Lab Sci; 20: 172-187; quiz 188-192.
Cardona-Toro LE (1996). Espermograma: indicaciones e interpretación. Medicina & Laboratorio; 6: 267-275.
Comhaire F, Vermeulen L. (1995). Human semen analysis. Human Reprod Update; 1: 343-362.
Guzick DS, Overstreet JW, Factor-Litvak P, Brazil CK, Nakajima ST, Coutifaris C, et al. (2001). Sperm morphology, motility, and concentration in fertile and infertile men. N Engl J Med 2001; 345: 1388-1393.
Kruger TF, Menkveld R, Stander FS, Lombard CJ, Van der Merwe JP, van Zyl JA, et al. Sperm morphologic features as a prognostic factor in 'in vitro' fertilization. Fertil Steril; 46: 1118-1123.
Kvist U, Björndahl L. ESHRE Monographs: Manual on Basic Semen Analysis. Oxford: Oxford University Press, 2002.
Rogers BJ, Bentwood BJ, Van Campen H, Helmbrecht G, Soderdahl D, Hale RW (1983). Sperm morphology assessment as an indicator of human fertilizing capacity. J Androl; 4: 119-125
Sociedad Española de Fertilidad (SEF) (2011). Manual de Andrología. Coordinador: Mario Brassesco. EdikaMed, S.L. ISBN: 978-84-7877.
Sigman M, Zini A. (2009). Semen analysis and sperm function assays: what do they mean? Semin Reprod Med; 27: 115-123
World Health Organization (WHO) (1992). Laboratory manual for the examination of human semen and sperm-cervical mucus interaction. 3rd ed. Cambridge, UK; Cambridge University Press.
Fragen die Nutzer stellten: 'Können sich die REM-Seminogramm-Werte mit der Zeit verbessern?', 'Ist ein Spermiogramm dasselbe wie ein REM-Semiogramm?', 'Was sind die besten Werte einer REM für eine IA?', 'Was sind normale REM-Testwerte?' Und 'Wie hoch ist der Preis für ein REM-Spermiogramm?'.
Autoren und Mitwirkende