Wenn ein Paar nach einem Jahr ungeschützten Geschlechtsverkehr nicht schwanger wird, muss ein Spezialist aufgesucht werden um ein Baby zu bekommen. Dazu gibt es in Deutschland sogenannte "Kinderwunsch- oder Fruchtbarkeitskliniken".
Es gibt zahlreiche Behandlungsmöglichkeiten in der künstlichen Befruchtung, die in zwei Gruppen eingeteilt werden können:
- Einfache Behandungsmethoden
- Geschlechtsverkehr nach Plan, Spermienkapazitation, künstliche Befruchtung, Kryokonservierung, etc.
- Hochkomplexe Behandlungsmethoden
- in-vitro-Fertilisation (IVF), intrazytoplasmatische Spermieninjektion (ICSI), Präimplantationsdiagnostik (PID), Vitrifikation, etc.
Abgesehen davon besteht jede dieser Techniken aus Protokollen und Methoden, die unterschiedliche Schwierigkeitsgrade aufweisen können.
Im Anschluss finden Sie ein Inhaltsverzeichnis mit allen Punkten, die wir in diesem Artikel behandeln.
- 1.
- 2.
- 2.1.
- 2.2.
- 3.
- 3.1.
- 3.2.
- 3.3.
- 3.4.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 5.
- 6.
- 7.
- 8.
Auswahl der geeigneten Kinderwunschbehandlung
Anhand verschiedener Faktoren wie z.B. der Schweregrad der Unfruchtbarkeit oder dem Alter entscheiden die Experten, welche Methode für jeden Patienten am besten geeignet ist.
Wichtig ist dabei, dass die Fruchtbarkeit sowohl beim Mann als auch bei der Frau gemeinsam untersucht wird.
Darüber hinaus kann eine Fruchtbarkeitsbehandlung mehrere Zusatzleistungen erfordern. Bei einer IVF kann zum Beispiel eine Präimplantationsdiagnostik zur Bestimmung von Erbkrankheiten notwendig sein oder überschüssige Eizellen müssen mithilfe einer Vitrikation für spätere Zyklen eingefroren werden.
Einfache Kinderwunschbehandlungen
In einer Kinderwunschklinik gelten Fruchtbarkeitsbehandlungen als einfache Techniken, die keine Risiken oder große Beschwerden für die Patienten bedeuten.
Auch Methoden ohne großen technischen Aufwand für Fachärzte oder Laborpersonal gelten als einfach. Es gibt viele Techniken, die diese Anforderungen in der künstlichen Befruchtung erfüllen. Im Folgenden werden wir jedoch auf die wichtigsten eingehen.
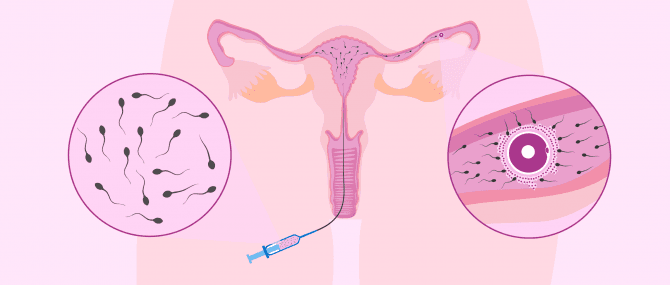
Die Insemination (Samenübertragung)
Die Insemination, auch Samenübertragung genannt, ist bei unerfülltem Kinderwunsch eine einfache Technik und die erste Wahl wenn Mindestalter und die Samenqualität erfüllt werden.
Bei einer Insemination wird mithilfe einer Kanüle der Samen des Partners in die Fortpflanzungsorgane der Frau - konkret in die Gebärmutter - eingeführt.
Während des Eingriffs werden die Ovarien der Frau angeregt und der Eisprung überwacht.
Die Stimulationsbehandlung erfolgt mithilfe niedrig dosierter, am Menstruationszyklus beteiligter Hormone. Die Behandlung wird während der ersten Tagen der Menstruation durchgeführt und regelmäßig im Rahmen des Zyklusmonitorings per Ultraschall überwacht.
Sobald die Eibläßchen die richtige Größe erreicht haben und die Gebärmutterschleimhaut ausreichened aufgebaut wurde, plant der Arzt den Tag der Insemination mit Samen des Partners, oder falls notwendig, mit dem Samen eines anonymen Samenspenders.
Zwischen 34 und 36 Stunden vor der Insemination muss der Eisprung mit einer hCG-Hormon-Injektion eingeleitet werden. Damit wird der Ovarialfollikel gebrochen und die Eizelle verlässt die Eileiter, wo sie von einem Spermium befruchtet wird.
Die Samenprobe für die Insemination wird durch Masturbation gewonnen und im Labor aufbereitet. Bei der Spermienaufbereitung wird ein Medium hergestellt, das aus den besten Spermien besteht, das aus der Samenprobe gewonnen wurde. Im Anschluss wird mithilfe der Inseminationskanüle der aufbereite Samen in die Gebärmutter der Patientin übertragen.
Sollte bei einer Insemination Spendersamen verwendet werden, muss dieser vor der Prozedur aufgetaut werden, da der Spendersamen zuvor über Monate eingefroren wurde um mögliche Geschlechtskrankheiten auszuschließen.
Eine Insemination wird ohne Betäubung ambulant in der Klinik durchgeführt und ist schmerzlos.
Ungefähr zwei Wochen nach der Übertragung führt die Patientin einen Schwangerschaftstest mithilfe einer Blutabnahme durch, um zu überprüfen ob der Vorgang erfolgreich verlaufen ist.
Kryokonservierung von Spermien
Das Einfrieren von Spermien ist eine schnelle und einfache Technik die viele Vorteilen bietet: so können beispielsweise Krebspatienten nach einer Chemotherapie ihre Fruchtbarkeit erhalten.
Die Kryokonservierung kommt auch bei einer Samenspende zum Einsatz, da die Proben von Spendern mindestens 6 Monate lang eingefroren werden müssen damit eine Infektion mit HIV ausgeschlossen werden kann.
Die Spermien werden in einer Kryokonservierung langsam eingefroren. Dazu muss die Samenprobe mit Kryoprotektoren gemischt werden, um Schäden am Sperma zu vermeiden. Die Temperatur der Probe wird dann je nach Art der Technik (Dampf, Trockeneis usw.) schrittweise gesenkt und schließlich bei -196°C in flüssigen Stickstoff eingebracht.
Die assistierte Reproduktion erfordert, wie jede medizinische Behandlung, dass Sie der Professionalität der Ärzte und der Klinik, die Sie wählen, vertrauen, denn natürlich ist jede von ihnen anders.
Dieses "Tool" schickt Ihnen einen auf Sie zugeschnittenen Bericht zu, mit allen dazugehörigen Informationen zu den passenden Behandlungen, Kliniken in Ihrer Nähe die unsere strengen Qualitätskriterien erfüllen sowie deren Kostenvoranschläge. Außerdem erhalten Sie wertvolle Tipps zu Ihrem ersten Besuch in der Kinderwunschklinik.
Komplexe Kinderwunschbehandlungen
Hochkomplexe Techniken werden mit High-Tech-Instrumenten und vom Fachpersonal durchgeführt. In der Regel werden sie im IVF-Labor und im Operationssaal unter maximalen Hygienebedingungen durchgeführt.
Diese Behandlungsmethoden sind zwar kostspieliger und riskanter, bieten aber im Gegenzug dazu höhere Erfolgsquoten als einfache Techniken.
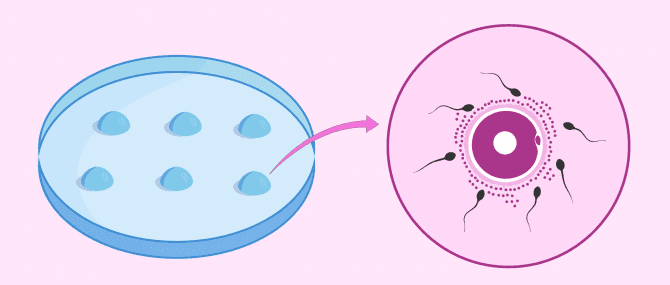
Klassische In-vitro-Fertilisation (IVF)
Die IVF ist eine Technik, bei der die Eizellen der Frau durch einen chirurgischen Eingriff -der Punktion - entnommen und diese mit dem Sperma im Labor befruchtet werden. Der daraus entstandene Embryo wird dann in die Gebärmutter übertragen damit sich dieser einnisten kann.
Dieses Verfahren besteht aus mehreren Teilen, die im Folgenden erläutert werden:
- Kontrollierte oavarielle Stimulation
- Damit der Menstruationszyklus kontrolliert wird und eine ausreichende Anzahl von Follikeln heranreift, werden der Patientin Hormonmedikamente verabreicht.
- Punktion
- Abhängig von der Größe der Follikel und dem Östradiolwert im Blut wird das hcG-Hormon gespritzt, um den Eisprung auszulösen. Die Punktion wird etwa 34-36 Stunden später durchgeführt. Dies geschieht unter leichter Betäubung oder Lokalanästhesie.
- IVF
- im Labor werden Eizelle und Sperma gemeinsam für ca. 19 Stunden inkubiert. Nach dieser Zeit wird beobachtet, ob eine Befruchtung stattgefunden hat. Dazu müssen zwei Vorkerne sichtbar sein.
- Embryokultur
- Die gewonnenen Embryonen werden in Kultur gehalten und ihre Entwicklung durch Zellteilungen beobachtet. Während der ersten 5 Tage durchlaufen die Embryos die Zygotenstadium, am 4. Tag beginnt das Morulastadium und anschließend entwickelt sich der Embryo zur Blastozyste.
- Embryotransfer
- dieser kann am 3. oder 5. Entwicklungstag durchgeführt werden.
Embryos, die nicht auf die Frau übertragen werden, können durch ein Verfahren, die so genannte Vitrifikation, für spätere Zyklen kryokonserviert werden. Auf diese Weise muss die Patientin nicht die gesamte Stimulationsbehandlung erneut durchlaufen, wenn sie einen zweiten Versuch unternehmen muss oder nach einigen Jahren ein weiteres Kind will.
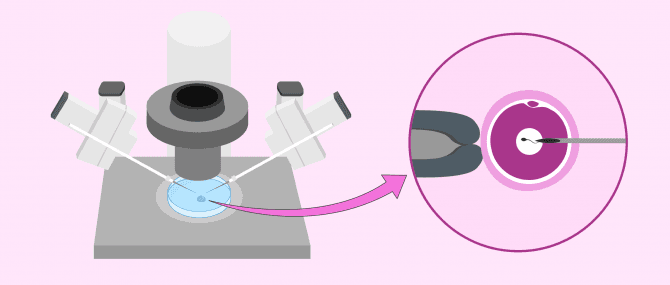
Intrazytoplasmatische Spermieninjektion (ICSI)
ICSI ist eine kompliziertere Variante der IVF bei der Befruchtung von Eizellen.
Die Eizellen werden auf die gleiche Weise wie bei der IVF entnommen: durch Follikelpunktion. Die Befruchtung erfolgt jedoch nicht auf natürliche Weise, sondern ein Sperma wird unter dem Mikroskop ausgewählt und mit einer Mikronadel in die Eizelle injiziert.
Die anschließende Entwicklung der Embryonen, die Bewertung ihrer Qualität sowie der abschließende Embryotransfer erfolgen auf dieselbe Weise wie bei der IVF.
Der Vorteil dieser Technik ist, dass sie bei schlechter männlicher Prognose sehr gute Ergebnisse liefert, d.h. wenn das männliche Sperma aufgrund schlechter Beweglichkeit oder Form nicht in der Lage ist, die Eizelle selbst zu befruchten.
Der Nachteil der ICSI sind jedoch die höheren Kosten.
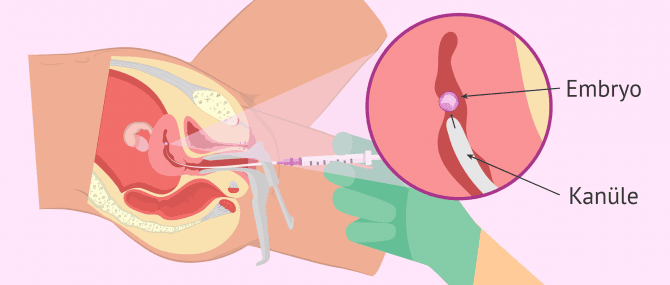
Embryotransfer
Der Embryotransfer ist sowohl bei der klassischen IVF als auch bei der IVF-ICSI der letzte Schritt in einer Behandlung. Für eine Schwangerschaft müssen sich die übertragenen Embryonen in die Gebärmutter einnisten.
Der Transfer kann am dritten oder fünften Tag der Entwicklung erfolgen. Dies wird je nach der Art der Unfruchtbarkeit des Paares, der Anzahl der befruchteten Eizellen und der Entwicklung der Embryos in früheren IVF-Zyklen entschieden.
Der Patientin muss möglicherweise nach der Punktion Progesteron verschrieben werden. Das Hormon dient dazu, die Gebärmutterschleimhaut aufzubauen und diese für die Einnistung vorzubereiten. Das bestätigt Reproduktionsmediziner Dr. Miguel Dolz:
Jede Patientin, die sich einer dieser Methoden unterzieht, muss ihre Gebärmutterschleimhaut entsprechend vorbereiten.
Drei Tage nach der Befruchtung haben sich die Embryonen in 6-8 Zellen aufgeteilt und sind nun bereit für den Glukoseverbrauch in der Gebärmutterhöhle.
Am fünften Entwicklungstag befindet sich der Embryo im Blastozystenstadium und seine Qualität kann anhand anderer Parameter gemessen werden, die bisher nicht berücksichtigt werden konnten, wie z.B. der Expansionsgrad und das Auftreten der inneren Zellmasse.
Befindet sich der Embryo im Blastozystenstadium, sind drei differenzierte Strukturen zu sehen: das Trofoectoderm (Zellen, die die Plazenta bilden), die innere Zellmasse (der Embryo selbst) und die flüssigkeitsgefüllte Blastozele.
Die Vor- und Nachteile des für den Embryotransfer gewählten Tages hängt davon ab, ob es sich um den 3. oder 5. Tag handelt.
Nachdem entschieden wurde, ob ein oder zwei Embryonen übertragen werden sollen, werden die besten darunter ausgewählt und in einem sehr feinen Katheter abgelegt, der vaginal in die Gebärmutter eingeführt wird.
Der Embryotransfer ist eine einfache Technik, die nur einige Minuten dauert. Er ist völlig schmerzfrei, erfordert keine Anästhesie und die Patientin geht, nachdem sie sich ca. 20 Minuten im Ruheraum ausgeruht hat, wieder nach Hause.
Ab dem Zeitpunkt der Übertragung beginnt die zweiwöchige Wartezeit, bis die Frau einen Schwangerschaftstest machen kann. Während dieser Zeit kann die Patientin normal ihren Alltag nachgehen.
Präimplantationsdiagnostik (PID)
Die PID ist eine ergänzende Technik, die nach IVF oder ICSI durchgeführt werden kann. Ihr Zweck ist es, die Existenz genetischer Anomalien im Embryo zu erkennen.
Dazu ist es notwendig, eine Zelle aus dem Embryo zu entfernen, wenn sie etwa 8 Zellen hat. Auf diese Weise wird die Lebensfähigkeit des Embryos nicht beeinträchtigt.
Die Embryobiopsie verursacht in diesem Stadium keinen Schaden, da die Zellen totipotent sind, was bedeutet, dass sie jede Art von Zelle im menschlichen Körper hervorrufen können, bis sie einen vollständigen Organismus bilden.
Nach Erhalt der Ergebnisse werden Embryos, die keine genetischen Anomalien aufweisen, für den Transfer ausgewählt und der Rest verworfen. Normalerweise findet der Transfer dieser Embryonen am 5. Tag der Entwicklung statt, da auf die Ergebnisse gewartet werden muss.
Embryonen ohne Chromosomenstörungen, die nicht übertragen werden, können für die spätere Verwendung vitrifiziert werden. Die PID ist eine komplexere Technik als ICSI selbst. Aus diesem Grund erhöht sich der Behandlungspreis bei Patienten, die sich dafür entscheiden. Neben den Kosten für die PID kommen außerdem noch die Aufwandsentschädigung der Ethhikkommission hinzu, die erst darüber entscheiden muss, ob das Paar die Bedingungen für eine Präimplantationsdiagnostik erfüllt.
Fragen die Nutzer stellten
Zu was dient eine PID?
Die genetische Präimplantationsdiagnostik ist eine ergänzende Technik zur IVF/ICSI, mit der wir die Existenz genetischer Anomalien im Embryo vor seiner Übertragung in die Gebärmutter nachweisen können.
Derzeit wird eine Biopsie des Blastozysten-Trofoectoderm nach 5-6 Tagen embryonaler Kultur durchgeführt. Das Vorhandensein von chromosomalen Anomalien (Preimplantation Genetic Screening (PGS)) oder genetischen Krankheiten wie der Duchenne-Muskeldystrophie kann in den erhaltenen Zellen untersucht werden.
Welche Fruchtbarkeitsbehandlung ist die richtige für Zwillinge?
Die Tatsache, dass die Wahrscheinlichkeit einer Zwillingsschwangerschaft nach der Fruchtbarkeitsbehandlung steigt, ist auf den Transfer von zwei statt eines Embryos zurückzuführen. Dies geschieht bei der konventionellen In-vitro-Fertilisation oder ICSI, wenn nach der Stimulation mehr Embryonen gewonnen werden.
Können Ärzte strafrechtlich verfolgt werden, wenn sie im Rahmen einer künstlichen Befruchtung mehr als 3 Embryos einsetzen?
Ja. Das Embryonenschutzgesetz (ESchG) von 1990 regelt, dass nicht mehr als 3 Embryos pro Transfer übertragen werden dürfen. Bei Missachtung dieser Vorgaben kann der verantwortliche Arzt mit Freiheits- oder Geldstrafe bestraft werden.
Gibt es eine Behandlungsmöglichkeit für Unfruchtbarkeit mit chinesischer Medizin?
Es gibt einige wissenschaftliche Studien, die besagen, dass sowohl Akupunktur als auch Phytotherapie wirksame Therapien zur Regulierung von Störungen im Menstruationszyklus von Frauen oder in der Samenqualität von Männern sind.
Was ist die richtige Fruchtbarkeitsbehandlung im Alter von 40 Jahren?
Die Technik mit der höchsten Erfolgsrate ist IVF/ICSI. Die PID ist bei älteren Frauen angebracht, da es sehr wahrscheinlich ist, dass es chromosomale Veränderungen gibt. Sollte keine Schwangerschaft mit den eigenen Eizellen erreicht werden, ist es notwendig, auf eine Ovodonation zurückzugreifen.
Für Sie empfohlen
Vor allem in der Anzahl der Embryos im Transfer sind sich Experten untereinander nicht einig, wieviele übertragen werden solllen. Lesen Sie hier mehr dazu, anhand welchen Kriterien die Anzahl der zu übertragenen Embryos festgelegt wird: Wieviele Embryonen werden im Transfer übertragen?
Benötigen Sie eine Kinderwunschbehandlung und wissen nicht, was finanziell auf Sie zukommen wird? In diesem Artikel erfahren Sie mehr: Was kostet mich eine Kinderwunschbehandlung?
Gemeinschaft und Unterstützung
Bei inviTRA arbeiten wir daran, monatliche und fundierte Informationen für alle zugänglich zu machen. Wenn Ihnen dieser Artikel geholfen hat, unterstützen Sie uns, damit wir noch mehr Menschen auf ihrem Weg zur Elternschaft begleiten können.
Literaturverzeichnis
Edwards, RS (1995). Principles and practice of Assisted Human Reproduction. Brody SA eds. Philadelphia: W.B. Saunders Co.
Grupo de Interés de Centros de Reproducción Humana Asistida del Sistema Nacional de Salud (2002). Criterios para la utilización de los recursos del Sistema Nacional de Salud Español en técnicas de reproducción humana asistida Rev Iberoam Fertil; 19(1): 5-31.
Jones H.W. and Schrader C. (1988): In-Vitro Fertilization and Other Assisted Reproduction. Annals of The New York Academy of Sciences, Vol. 541, New York.
Ley 14/2006, de 26 de mayo, sobre técnicas de reproducción humana asistida. Jefatura del Estado «BOE» núm. 126, de 27 de mayo de 2006 Referencia: BOE-A-2006-9292
Matorras R. (2002). La reproducción asistida en el sistema sanitario público español. Rev Iberoam Fertil; 19 (2): 103-108.
Matorras R, Hernández J (eds) (2007). Estudio y tratamiento de la pareja estéril: Recomendaciones de la Sociedad Española de Fertilidad, con la colaboración de la Asociación Española para el Estudio de la Biología de la Reproducción, de la Asociación Española de Andrología y de la Sociedad Española de Contracepción. Adalia, Madrid.
National Callaborating Center for Women’s and Children’s Health. Fertility: assessment and treatment for people with fertility problems. Clinical Guideline February 2004. Recuperado el 22 de agosto de 2018 de http://www.rcog.org.uk
Pellicer A, Alberto Bethencourt JC, Barri P, Boada M, Bosch E, Hernández E, Matorras R, Navarro J, Peramo B, Remohí J, Riciarelli E, Ruiz A y Veiga A (2000). Reproducción Asistida. En: Documentos de Consenso SEGO; 9-51.
Santamaría Solís, L. (2000). Técnicas de reproducción asistida. Aspectos bioéticos. En: Cuadernos de Bioética/1ª. Asociación Española de Bioética y Ética Médica (AEBI).
Schmidt L, Münster K. Infertility, involuntary infecundity, and the seeking of medical advice in industrialized countries 1970-1992 (1995): a review of concepts, measurements and results. Hum Reprod; 10: 1407-18.
Sociedad Española de Fertilidad (SEF) (febrero de 2012). Saber más sobre fertilidad y reproducción asistida. En colaboración con el Ministerio de Sanidad, Política Social e Igualdad del Gobierno de España y el Plan de Calidad para el Sistema Nacional de Salud.
The ESHRE Capri Workshop Group. Intrauterine insemination. Human Reproduction Update, 2009; 15 (3): 265–277.64
Vayena E, Rowe PJ, Griffin PD, (eds.) (2002). Current Practices and Controversies in Assisted Reproduction. Report of a meeting on "Medical, Ethical and Social Aspects of Assisted Reproduction", World Health Organization, Geneva.
W.N. Spellacy, S.J. Miller,A. Winegar (1986). A pregnancy after 40 years of age. Obstet Gynecol, 68, pp. 452-454
Zegers-Hochschild F, Adamson GD, de Mouzon J, Ishihara O, Mansour R, Nygren K, Sullivan E, Vanderpoel S, for ICMART and WHO. Glosario de terminología en Técnicas de Reproducción Asistida (TRA). Versión revisada y preparada por el International Committee for Monitoring Assisted Reproductive Technology (ICMART) y la Organización Mundial de la Salud (OMS). Red Latinoamericana de Reproducción Asistida en 2010 Organización Mundial de la Salud 2010.
Fragen die Nutzer stellten: 'Zu was dient eine PID?', 'Welche Fruchtbarkeitsbehandlung ist die richtige für Zwillinge?', 'Können Ärzte strafrechtlich verfolgt werden, wenn sie im Rahmen einer künstlichen Befruchtung mehr als 3 Embryos einsetzen?', 'Gibt es eine Behandlungsmöglichkeit für Unfruchtbarkeit mit chinesischer Medizin?' Und 'Was ist die richtige Fruchtbarkeitsbehandlung im Alter von 40 Jahren?'.




hallo,
ihr habt einen Artikel über Alleinstehende und lesbische Frauen geschrieben, aber leider die Männer dabei außen vorgelassen :(( welche optionen gibts für uns?
Ich brauche einen Rat zur PID. Weiß nicht ob mir hier jemand weiterhelfen kann.
Angeblich muss man einen Antrag bei der Ethikkomission einreichen. Weiß jemand wie das abläuft, unter welchen Voraussetzungen das genehmigt wird und ob beim Antrag Gebühren fällig werden?
Hallo RosaElefant,
die Präimplantationsdiagnostik ist in Deutschland strikt geregelt und nur in Ausnahmefällen erlaubt: es muss bei dem Kind eine hohe Wahrscheinlichkeit bestehen, dass dieses unter einer schweren Erbkrankheit leidet. Außerdem müssen Kinderwunschkliniken über eine entsprechende Lizenz verfügen.
Die Antragstellung erfolgt in der Ethikkomission des jeweiligen Bundeslandes in dem Sie sich befinden. Die Kosten belaufen sich auf zwischen 1*********€.
Beachten Sie bitte, dass es sich dabei nur um die Antragsgebühren selbst handelt. Es fallen noch die Kosten für die Kinderwunschbehandlung an.
Ich hoffe, ich konnte Ihnen Ihre Frage beantworten.
Viele Grüße