Humanes Choriongonadotropin (hCG), besser bekannt unter seinem Akronym hCG oder auch umgangssprachlich als "Beta", ist ein Glykoprotein, das in embryonalen Trophoblastenzellen synthetisiert wird. Das Hormon hCG wird vom Syncytiotrophoblasten produziert.
HCG besteht aus zwei verschiedenen Ketten, einer Alpha- (α) und einer Beta-Kette (ß). Die Beta-Kette ist einzigartig für das hCG-Hormon, während die Alpha-Untereinheit mit der Alpha-Untereinheit des luteinisierenden Hormons (LH), des follikelstimulierenden Hormons (FSH) und des thyreoideastimulierenden Hormons (TSH) identisch ist.
Schwangerschaftstests basieren auf dem Nachweis von hCG. Der Grund dafür ist, dass das Vorhandensein dieses Hormons, wenn es vom Embryo produziert wird, eine Schwangerschaft bestätigt. Außerdem weisen diese Tests die Beta-Untereinheit des hCG nach, weshalb die Wartezeit bis zur Bestätigung der Schwangerschaft auch als "Wartezeit" bezeichnet wird beta-warten.
Im Anschluss finden Sie ein Inhaltsverzeichnis mit allen Punkten, die wir in diesem Artikel behandeln.
- 1.
- 2.
- 3.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 5.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 6.5.
- 7.
- 8.
- 9.
- 10.
Was ist die Funktion des Hormons hCG?
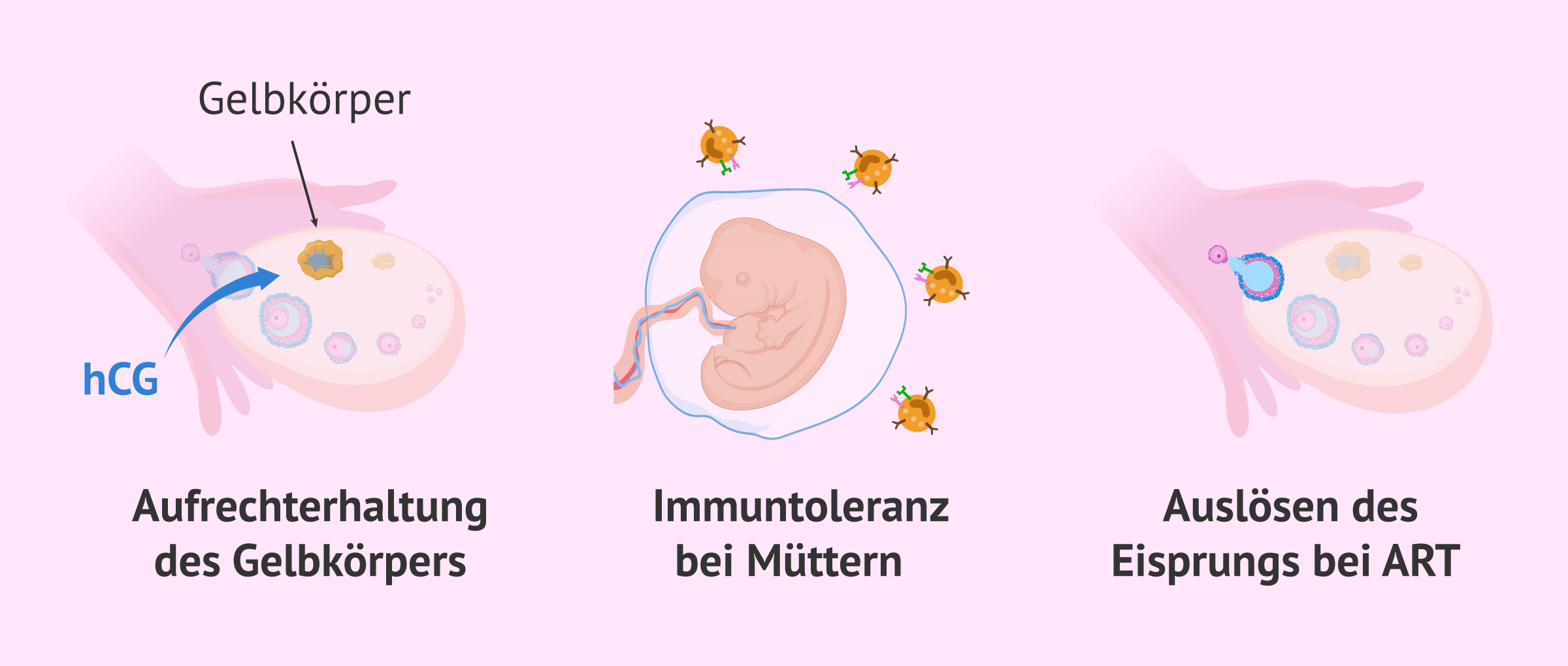
Das Hormon hCG zielt darauf ab, die Funktion des Gelbkörpers (Corpus luteum) zu fördern, der nach dem Eisprung als Rest des Eibläschens übrig bleibt. Der Gelbkörper sondert Progesteron ab, und das vom Embryo selbst produzierte hCG ist ein Hinweis darauf, dass er die Progesteronsekretion aufrechterhält, bis die Plazenta diese Aufgabe übernehmen kann.
Umgekehrt führt das Fehlen von hCG, wenn keine Schwangerschaft eingetreten ist, zu einer Rückbildung des Gelbkörpers, die schließlich die Menstruation auslöst.
HCG kann auch eine Rolle bei der Entwicklung der mütterlichen Immuntoleranz spielen und so die mütterliche Immunabwehr des Embryos während der Frühschwangerschaft verhindern.
Außerdem ist, wie bereits erwähnt, die Alpha-Untereinheit dieses Hormons identisch mit der von LH, und sie haben eine gewisse biologische Ähnlichkeit. Aus diesem Grund wird hCG auch als Medikament zur Auslösung des Eisprungs bei Behandlungen zur assistierten Reproduktion eingesetzt.
Warum ist der Nachweis des hCG-Hormons sinnvoll?
HCG ist auch als Schwangerschaftshormon bekannt, da sein Vorhandensein auf eine Schwangerschaft hindeutet. Schwangerschaftstests basieren daher auf dem Nachweis des Hormons hCG sowohl im Urin als auch im Blut.
Ein Beta-hCG-Screening zur Bestätigung einer Schwangerschaft sollte jedoch erst bei einem Ausbleiben der Menstruation oder frühestens 15 Tage nach dem Geschlechtsverkehr durchgeführt werden. So hat das Hormon Zeit, auf ein Niveau anzusteigen, das mit dem Test nachweisbar ist.
Bei der assistierten Reproduktion hingegen wird ein Schwangerschaftstest in der Regel 10-15 Tage nach dem Embryotransfer oder der künstlichen Befruchtung durchgeführt.
Darüber hinaus können veränderte Werte dieses Hormons für genetische Veränderungen beim Fötus, wie z. B. das Down-Syndrom, von Bedeutung sein. Aus diesem Grund wird der freie Beta-hCG-Spiegel zusammen mit anderen Parametern im Rahmen des dreifachen Screening-Tests im ersten Schwangerschaftsdrittel bestimmt.
Medikamente, die hCG enthalten
Wie bereits erwähnt, kann hCG in bestimmten Situationen auch als Medikament eingesetzt werden. In diesem Fall gibt es zwei Möglichkeiten, dieses Hormon für eine Hormonbehandlung zu erhalten:
- hCG im Urin oder u-hCG: wird aus dem Urin schwangerer Frauen gewonnen und hoch gereinigt.
- rekombinantes hCG oder r-hCG: wird durch gentechnische Verfahren gewonnen.
Mit der Einführung der Gentechnik und ihrer Weiterentwicklung wurde die Verwendung von hCG urinären Ursprungs jedoch zurückgedrängt. Das derzeit gängigste hCG-Medikament ist das Ovitrelle das rekombinantes hCG enthält.
Verwendung von hCG bei der assistierten Reproduktion
HCG oder humanes Choriongonadotropin wird von Frauen verwendet, die sich einer Behandlung zur assistierten Reproduktion unterziehen. Dieses Hormon wird eingesetzt, um die endgültige Reifung der Follikel und den Eisprung auszulösen.
Das Medikament wird in Form einer subkutanen Injektion verabreicht, die von der Patientin selbst häufig gegeben werden muss. Die Frau erhält vom Gynäkologen eine Reihe von Anweisungen, damit die Verabreichung korrekt durchgeführt werden kann.
Es ist wichtig zu erwähnen, dass dieses Hormon nicht ohne die Aufsicht eines Spezialisten für assistierte Reproduktion verwendet werden sollte.
Auswirkungen von hCG
Das hCG ähnelt in seiner Struktur und biologischen Aktivität dem luteinisierenden Hormon (LH). Außerdem haben beide Hormone denselben Rezeptor in den Theca- und Granulosazellen des Ovarialfollikels.
Aus diesem Grund "simuliert" die exogene Verabreichung von hCG den präovulatorischen LH-Anstieg, der während eines normalen Menstruationszyklus auftritt. Auf diese Weise löst hCG eine Kaskade von Reaktionen aus, die bei der Frau die folgenden Wirkungen hervorrufen:
- EndgültigeReifung der Follikel und Abbau der Follikelwand.
- Ausstoßung der Eizelle, d. h. Eisprung.
- Bildung des Gelbkörpers.
Andererseits ist zu beachten, dass hCG etwa 36-40 Stunden nach der Verabreichung den Eisprung auslöst. Daher muss bei Behandlungen zur In-vitro-Fertilisation (IVF) die Eierstockpunktion vor diesem Zeitpunkt durchgeführt werden. Auf diese Weise werden die reifen Eizellen eingefangen, bevor sie in den Eileiter gelangen, wie es bei jedem Menstruationszyklus der Fall wäre.
Indikationen für hCG
Die Verwendung dieses Hormons ist für Frauen angezeigt, die sich einer assistierten Reproduktionstechnik unterziehen, da es, wie oben erwähnt, zur Planung und Kontrolle der Freisetzung von Eizellen aus dem Eierstock verwendet wird.
Die Verabreichung dieses Hormons kann aber auch Frauen helfen, die Probleme mit dem Eisprung haben, wie zum Beispiel Oligoovulation oder Anovulation.
In jedem Fall muss die Verabreichung dieses Hormons unter ärztlicher Aufsicht und unter Einhaltung aller festgelegten Richtlinien erfolgen.
Vor- und Nachteile der Verwendung von hCG
Der Hauptvorteil von hCG-Medikamenten besteht darin, dass dieses Hormon den Eisprung fördert und es Ihnen ermöglicht, genau zu wissen, wann der Eisprung stattfinden wird. Innerhalb von 36 bis 40 Stunden nach der Verabreichung von hCG wird die Eizelle freigesetzt.
Dies ist bei der assistierten Reproduktion von großer Bedeutung, da die hCG-Injektion den Ausgangspunkt für den Rest der Behandlung bildet, sei es die Follikelpunktion oder die Insemination.
Darüber hinaus unterstütztdieses Hormon die Lutealphase. Das bedeutet, dass hCG die Funktion des Gelbkörpers für die Progesteronsekretion aufrechterhält.
Der größte Nachteil der Verwendung von hCG-Hormon bei der assistierten Reproduktion ist jedoch das Risiko, ein hCG-Mangel-Hormonmangelsyndrom (OHSS) zu entwickeln ovarielles Hyperstimulationssyndrom(OHSS). HCG hat eine gefäßerweiternde Wirkung und kann zu ernsthaften Problemen mit Flüssigkeitsextravasation führen, wenn es nicht kontrolliert wird.
In diesem Fall könnte eine Schwangerschaft mit akutem OHSS sehr gefährlich sein, da das vom Embryo natürlich produzierte hCG die schädlichen Auswirkungen verstärken würde.
Aus diesem Grund werden in Situationen, in denen vor der Eierstockpunktion eine hohe Östrogenkonzentration vorliegt, die gewonnenen Embryonen eingefroren und in einem anderen Zyklus übertragen. Dies wird als verzögerte Überweisung und ist eine nützliche Lösung für OHSS-Fälle, da sie das Risiko, in diesem Zyklus schwanger zu werden, vermeidet.
Nebenwirkungen von hCG
Wie jedes andere Medikament kann auch die hCG-Injektion einige unerwünschte Reaktionen hervorrufen. Im folgenden Abschnitt zählen wir einige davon auf:
- Kopfschmerzen.
- Schmerzen und Schwellungen im Unterleib.
- Übelkeit oder sogar Erbrechen und Durchfall.
- Ovarielles Hyperstimulationssyndrom (OHSS)
- Schmerzen, Schwellungen oder Reizungen an der Injektionsstelle.
- Allergische Reaktionen, die sich durch Symptome wie Hautausschlag, geschwollene Zunge oder Mund oder Atembeschwerden äußern können.
- Schwere Blutgerinnungsprobleme.
Befindet sich der Patient in einer dieser Situationen, ist es am besten, so schnell wie möglich einen Spezialisten zu konsultieren, um das weitere Vorgehen zu klären.
Fragen die Nutzer stellten
Warum habe ich hCG-Hormone in meinem Blut, wenn ich nicht schwanger bin?
Das Hormon hCG wird fast ausschließlich in embryonalem Gewebe gebildet, weshalb es seit vielen Jahren als bester biochemischer Marker für die Schwangerschaft einer Frau verwendet wird.
Kann es jedoch Fälle geben, in denen die Patientin einen erhöhten hCG-Wert hat, aber nicht schwanger ist? Das kann in der Tat vorkommen, aber in den meisten Fällen handelt es sich um Fehlgeburten oder abnorme Schwangerschaften wie eine biochemische Schwangerschaft, eine Eileiterschwangerschaft usw.
Mehr lesen
Was sind die Ursachen für einen erhöhten hCG-Spiegel im Blut?
hCG ist das Hormon, das gemeinhin als Schwangerschaftshormon bekannt ist. Ein hoher hCG-Spiegel im Blut würde daher auf eine Schwangerschaft hindeuten. Je nach dem genauen Wert können die genauen Wochen bestimmt werden.
Was ist der Wirkmechanismus von hCG?
Die Aufgabe des Hormons hCG besteht darin, seine Funktion auf den Follikel auszuüben und seine Reifung einzuleiten. Es ist auch an der Bildung und Erhaltung des Gelbkörpers im Eierstock beteiligt.
Ein weiterer Wirkmechanismus von hCG ist der Eingriff in die Spermatogenese, d. h. in die Produktion von Spermien beim Mann.
Kann hCG während des Stillens verabreicht werden?
Nein. hCG ist für stillende Frauen nicht geeignet, da das Hormon in die Milch übergeht.
Welches Medikament enthält das Hormon hCG?
Das bekannteste hCG-Präparat ist Ovitrelle, das vor allem zur Ovulationsinduktion bei Behandlungen der assistierten Reproduktion eingesetzt wird.
Für Sie empfohlen
Wenn Sie mehr über Gonadotropine lesen möchten, empfehlen wir Ihnen diesen Link: Gonadotropine: Was sind sie und was sind ihre Funktionen?
Gemeinschaft und Unterstützung
Bei inviTRA arbeiten wir daran, monatliche und fundierte Informationen für alle zugänglich zu machen. Wenn Ihnen dieser Artikel geholfen hat, unterstützen Sie uns, damit wir noch mehr Menschen auf ihrem Weg zur Elternschaft begleiten können.
Literaturverzeichnis
Abbara A, Clarke SA, Dhillo WS. Novel Concepts for Inducing Final Oocyte Maturation in In Vitro Fertilization Treatment. Endocr Rev. 2018 Oct 1;39(5):593-628. (Ver)
Choi J, Smitz J. Luteinizing hormone and human chorionic gonadotropin: distinguishing unique physiologic roles. Gynecol Endocrinol. 2014 Mar;30(3):174-81. (Ver)
Choi J, Smitz J. Luteinizing hormone and human chorionic gonadotropin: origins of difference. Mol Cell Endocrinol. 2014 Mar 5;383(1-2):203-13. (Ver)
Hay DL. Placental histology and the production of human choriogonadotrophin and its subunits in pregnancy. Br J Obstet Gynaecol. 1988 Dec;95(12):1268-75. (Ver)
Jameson JL, Hollenberg AN. Regulation of chorionic gonadotropin gene expression. Endocr Rev. 1993 Apr;14(2):203-21. (Ver)
Lawrenz B, Coughlan C, Fatemi HM. Individualized luteal phase support. Curr Opin Obstet Gynecol. 2019 Jun;31(3):177-182. (Ver)
Sirikunalai P, Wanapirak C, Sirichotiyakul S, Tongprasert F, Srisupundit K, Luewan S, Traisrisilp K, Tongsong T. Associations between maternal serum free beta human chorionic gonadotropin (β-hCG) levels and adverse pregnancy outcomes. J Obstet Gynaecol. 2016;36(2):178-82. (Ver)
Vaitukaitis JL, Braunstein GD, Ross GT. A radioimmunoassay which specifically measures human chorionic gonadotropin in the presence of human luteinizing hormone. Am J Obstet Gynecol. 1972 Jul 15;113(6):751-8. (Ver)
Wang Z, Gao Y, Zhang D, Li Y, Luo L, Xu Y. Predictive value of serum β-human chorionic gonadotropin for early pregnancy outcomes. Arch Gynecol Obstet. 2020 Jan;301(1):295-302. (Ver)
Ziolkowska K, Dydowicz P, Sobkowski M, Tobola-Wrobel K, Wysocka E, Pietryga M. The clinical usefulness of biochemical (free β-hCg, PaPP-a) and ultrasound (nuchal translucency) parameters in prenatal screening of trisomy 21 in the first trimester of pregnancy. Ginekol Pol. 2019;90(3):161-166. (Ver)
Fragen die Nutzer stellten: 'Warum habe ich hCG-Hormone in meinem Blut, wenn ich nicht schwanger bin?', 'Was sind die Ursachen für einen erhöhten hCG-Spiegel im Blut?', 'Was ist der Wirkmechanismus von hCG?', 'Kann hCG während des Stillens verabreicht werden?' Und 'Welches Medikament enthält das Hormon hCG?'.










Hallo, ich versuche, schwanger zu werden, ich bin 7 Tage POPD. Ich habe einen negativen Test gemacht. Ist es zu früh, einen Test zu machen? Kann ich diesen Zyklus noch positiv testen?
Hallo GlendaXOXO,
Der Urin-Schwangerschaftstest weist das Hormon hCG nach. Dieses Hormon wird vom Embryo produziert, sobald er eingepflanzt ist und sich zu entwickeln beginnt, also bis etwa zwei Wochen nach der Empfängnis. Wenn ein Test durchgeführt wird, bevor genügend hCG-Hormon vorhanden ist, um es nachzuweisen, kann der Test falsch negativ ausfallen.
Ich empfehle Ihnen, zwei Wochen nach Ihrem Eisprung einen Schwangerschaftstest zu machen, wenn Sie Ihre Periode noch nicht hatten.
Ich hoffe, ich habe Ihnen geholfen.
Mit freundlichen Grüßen.
Hallo, ich hatte einen hcg Beta-Untereinheit Bluttest und es kam zurück <1,8, bedeutet das, ich bin schwanger oder nicht? Dankeschön
Hallo Dina,
Ihr Testergebnis ist negativ, das heißt, Sie sind nicht schwanger. Um ein positives Ergebnis zu bestätigen, muss der Wert über 6,0 liegen, liegt er zwischen 0,00 und 5,0, ist das Ergebnis negativ.
Ich hoffe, ich habe Ihnen geholfen.
Mit freundlichen Grüßen.